ISSN 2764-1449 | ISSN (Online) 2764-1430

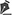
Kélvio da Silva Lins1; Rafaela Elizabeth Bayas Queiroz2,3,4,5
Resumo
INTRODUÇÃO: O manejo da via aérea (VA) é um grande desafio para os profissionais da emergência, sendo o primeiro e fundamental passo no atendimento às vítimas de trauma. Podemos nos deparar com situações de VA fisiológica e anatomicamente difícil. As principais indicações de via aérea definitiva no trauma são: garantir a permeabilidade e segurança da mesma, além de dificuldade na ventilação e/ou oxigenação do paciente. A obtenção das melhores e mais atuais técnicas trazem segurança ao paciente durante uma etapa do atendimento que não permite falhas, pois podem ser fatais ao indivíduo.
METODOLOGIA: revisão de literatura com a seleção de 50 artigos científicos, guidelines e capítulos de livro, publicados nos últimos 15 anos que se adequam aos objetivos do trabalho.
DISCUSSÃO: Dentre as inúmeras etapas de manejo da VA estão o reconhecimento e antecipação a fatores que nos mostram a possibilidade de uma VA difícil. Diversas técnicas podem e devem ser utilizadas para a obtenção de uma via aérea segura, sendo a escolha individualizada, baseado nas inúmeras situações distintas que podemos nos deparar no departamento de emergência.
CONCLUSÃO: Deve-se estabelecer que as prioridades de ressuscitação do paciente no departamento de emergência são orientadas pelas prioridades fisiológicas do mesmo. O manejo da via aérea deve estar aliado às demais etapas da reanimação ao paciente crítico vítima de trauma. Os profissionais envolvidos devem buscar antecipação aos possíveis problemas e ter alternativas para resolução imediata, como forma de reduzir os danos e malefícios aos pacientes.
INTRODUÇÃO
Pacientes vítimas de trauma ocupam diariamente os departamentos de emergência no mundo. A capacitação das equipes multidisplinares as quais participam do atendimento a esses indivíduos faz-se necessária em busca do melhor desfecho dessa patologia grave que faz parte do nosso dia a dia. O primeiro passo da avaliação primária do paciente politraumatizado é o manejo das vias aéreas (VA). Três pontos devem ser colocados como prioridade na abordagem inicial da VA no trauma: garantir permeabilidade, adequada oxigenação e/ou ventilação, além da garantia de uma VA segura1. O trauma por si só nos exige muita destreza ao manejar VA, pois as distorções anatômicas sempre nos colocam diante de uma VA difícil (VAD). Apresentações clínicas de ansiedade, hipóxia, acidose, hipocapnia e hipotensão, nos coloca diante de um cenário de VA fisiologicamente difícil. Além da VA definitiva, procedimentos considerados mais simples também fazem parte do manejo nas vítimas de trauma: manobras de abertura manual, uso de oxigênio suplementar em alto fluxo, uso de dispositivos bolsa-válvula-máscara (BVM), além de dispositivos supraglóticos (DSG). Dentre pacientes vítimas de trauma, a principal indicação de VA definitiva é a falha na capacidade de proteção da via aérea, principalmente nos pacientes com rebaixamento de sensório devido à traumatismo cranioencefálico (TCE) e/ou intoxicação, além de trauma de face associado à via aérea contaminada por sangue ou vômito.2 Segundo o banco de dados americano National Emergency Airway Registry (NEAR), o TCE é a principal indicação de via aérea definitiva no ambiente de trauma. Outras indicações seriam falha na oxigenação ou ventilação do doente, secundário à trauma torácico direto, como pneumotórax hipertensivo ou hemotórax, além de lesões críticas que cursam com desfecho clínico desfavorável, como grandes queimaduras, hematomas ou traumas penetrantes cervicais.3,4
De tal modo, este artigo de revisão traz como objetivo otimizar o manejo das vias aéreas, possibilitando mitigar os resultados adversos (dentre eles, óbito, parada cardiorrespiratória) por meio do esclarecimento das melhores e mais atuais técnicas disponíveis.
METODOLOGIA
Trata-se de uma revisão de literatura realizada entre os meses de dezembro de 2021 a fevereiro de 2022 que abrangeu artigos científicos, guidelines e capítulos de livros especializados, sendo escolhidas aquelas em idiomas português e inglês, publicados nos 15 últimos anos (2007-2022).
A busca foi realizada nas bases de dados Pubmed, Research Gate, LILACS, utilizando inicialmente o seguinte descritor na língua inglesa: difficult airway trauma, sendo 181 publicações escolhidas inicialmente por se tratar da discussão mais ampla sobre o tema. As mesmas foram avaliadas pelo título e palavras-chaves, seguido pelo resumo, tabelas e figuras, sendo selecionados no final 50 publicações para leitura na íntegra (Figura 1), pois se adequam aos objetivos traçados pelo trabalho, além de trazerem discussões específicas de situações especiais descritas na discussão.
DISCUSSÃO
Reconhecimento da VAD
A VAD ocorre em situações que o profissional de saúde se depara com alterações anatômicas ou clínicas que predizem a dificuldade na obtenção da VA definitiva. Quanto à dificuldade do manejo da VA pode-se pensar em 2 categorias: anatomicamente difícil e fisiologicamente difícil. Alterações anatômicas podem interferir em etapas importantes do manejo da VA, como a laringoscopia direta, ventilação com BVM ou DSG, além da prática de via aérea cirúrgica (Tabela 1).5 Em alterações fisiológicas, o examinador enfrenta um grande desafio na otimização global do paciente, principalmente com relação à saturação de oxigênio, choque instalado e/ou oculto, além de desequilíbrios metabólicos, como a acidose metabólica grave. Todos os pacientes vítimas de trauma devem ter fatores anatômicos e fisiológicos considerados, planejados e, idealmente, corrigidos como parte de seu plano no manejo das vias aéreas6.
Exceto quando a consideração das lesões do paciente sugere o contrário, a intubação de sequência rápida é o método preferido para o manejo da via aérea na maioria dos pacientes com trauma.4 O potencial para VA difícil ou falha é inerente ao manejo da via aérea no trauma e a formulação de um plano secundário (resgate) é parte fundamental da preparação das intervenções na via aérea. Dependendo da apresentação encontrada, existem diversas maneiras de nos anteciparmos às complicações no manejo da VA definitiva.7 Algumas sugestões são apresentadas e utilizadas de forma mais comum: posicionamento adequado, abertura do colar cervical com estabilização manual da coluna, utilização de bougie, videolaringoscópio (dependendo do grau de treinamento e familiaridade do profissional que utiliza tais dispositivos), utilização de aspiradores de ponta rígida como no método SALAD (será detalhado mais adiante) no caso de VA contaminada8,9,10, além de outras técnicas como intubação de sequência atrasada ou awake intubation, que são métodos cada vez mais indispensáveis no manejo dos pacientes com VA fisiologicamente difícil. Dentre outras etapas, um dos passos fundamentais é a garantia de uma adequada oxigenação antes, durante e após procedimento de intubação, sendo assim sugerido uma boa pré-oxigenação (associado à oxigenação apneica) de forma que sua manutenção interfere diretamente na mortalidade e desfecho do paciente no departamento de emergência (DE)11’ 12,13.
Diante do exposto, sugerimos que a equipe de trauma deve estabelecer planos de abordagem da via aérea, de forma que sempre esteja preparada para possíveis complicações em qualquer etapa do procedimento escolhido/mais adequado para cada cenário na emergência (Figura 2).
Técnicas Recomendadas para Manejo da Via Aérea no Trauma
Sequência Rápida de Intubação (SRI)
A SRI é a administração de um agente indutor potente seguido, imediatamente, de um bloqueador neuromuscular (BNM), isso acontecendo após a pré-oxigenação adequada e otimização hemodinâmica do paciente, com objetivo de causar inconsciência e paralisia motora para maior taxa de sucesso da intubação traqueal4. A hipoxemia e a hipotensão devem ser tratados agressivamente antes da SRI, pois episódios isolados de cada um desses alteram de forma assustadora a mortalidade dos pacientes críticos no DE14. Desse modo, a otimização hemodinâmica e clínica dos pacientes é etapa fundamental na abordagem de uma VA definitiva, por onde passam, por exemplo o início de drogas vasoativas, uso de hemocomponentes expansão volêmica com cristaloides e otimização de parâmetros ventilatórios, caso a situação exija tais feitos14,15. Deve-se manter com essas medidas uma perfusão cerebral adequada, evitando possíveis agravamentos de lesões neurológicas presentes.
A escolha de drogas para o procedimento de SRI deve ser individualizada. O uso de opioides que possam inibir a resposta exacerbada da laringoscopia deve ser considerado na fase de otimização, por exemplo em casos de TCE grave em que não podemos contribuir para aumento da pressão intracraniana (PIC) [ex: Fentanil, Alfentanil]. A inibição de tal reflexo reduz o risco de taquicardia severa e/ou picos pressóricos ocasionados pela manipulação da via aérea. A escolha dos agentes hipnóticos, passam por vários aspectos, devendo ser individualizados de acordo com a hemodinâmica dos pacientes. Etomidato e Quetamina são excelentes drogas no contexto do trauma, pois além de interferirem de forma mais amena na fisiologia dos pacientes, possuem propriedades analgésicas, atuam na redução do consumo cerebral de oxigênio, reduzem a pressão intracraniana. A capacidade do etomidato de preservar o estado hemodinâmico o torna um agente excelente para uso no trauma4,16,17. A Quetamina é uma alternativa atraente no paciente com trauma hemodinamicamente instável. No passado, a Quetamina era em grande parte ignorada devido a preocupações de aumento da PIC; porém, na verdade, ela é segura em pacientes com trauma e pode até reduzir a PIC18,19.
O uso de bloqueadores neuromusculares (BNM), entre eles succinilcolina ou rocurônio devem ser uma rotina em boa parte das IOT no atendimento às vítimas de trauma; claramente já comprovado que aumentam a taxa de intubação em primeira tentativa (em média 81% com BNM vs 60% sem BNM), o que influencia diretamente na mortalidade dos pacientes20.
Sequência Atrasada de Intubação (SAI)
Vítimas de trauma, de forma não rara, se apresentam no DE evidenciando situações de hipoxemia persistente, além de agitação psicomotora com períodos combativos, momentos os quais impedem uma adequada oxigenação para o manejo de intubação de forma segura. Nesses casos, buscamos utilizar o método de SAI para concentrarmos nossos esforços em maximizar a pré- oxigenação desses pacientes. Na técnica de SAI, um agente de indução é administrado previamente, na esperança de melhor acoplar o doente crítico ao método de pré-oxigenação escolhido. A droga mais utilizada atualmente é a Quetamina (dose de 1 mg/kg - endovenoso)4,18 devido sua segurança em manter o estado hemodinâmico do paciente, além de preservar drive respiratório e estímulos compensatórios cardíacos. Em seguida, prosseguimos com vários minutos de pré-oxigenação que podem ser feitos com dispositivos BVM, além de suporte com pressão positiva (BIPAP ou CPAP), mantendo pressões abaixo de 20 cm H2O, o que mantém fechado o esfíncter esofagiano inferior, reduzindo as chances de broncoaspiração durante o procedimento. Por fim, após objetivo atingido com boa pré-oxigenação, seguimos os demais passos para a intubação orotraqueal, cientes de que a fisiologia e o estado hemodinâmico do paciente deve ser preservado o máximo possível durante e após procedimento na emergência4,21.
Awake Intubation
O método de intubação acordado envolve a passagem do tubo endotraqueal em paciente que mantém sua respiração espontaneamente, além de muitas vezes preservar o máximo do seu nível de consciência. A técnica, em sua grande maioria, é realizada com auxílio da videolaringoscopia (VDL) e/ou fibroscopia flexível. A intubação utilizando VDL tem uma taxa de sucesso e segurança comparável à fibroscopia. A escolha do dispositivo ideal ocorre baseado no perfil do paciente, habilidade de quem vai realizar, além da disponibilidade do aparelho22,23. O procedimento possui um bom nível de segurança, pois mantém o drive respiratório preservado, além de garantir o tônus da VA até a passagem do tubo pela traqueia, o que é fundamental em paciente com critérios reconhecidos de via aérea anatômica e fisiologicamente difícil (Figura 3).24,25
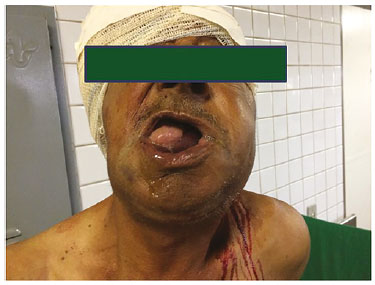
As principais indicações da técnica acontecem nas seguintes situações: pacientes com deformidades cervicais ou patologias prévias no local, limitação de abertura da boca, extensão limitada do pescoço, pacientes obesos, além daqueles que já possuem uma via aérea parcialmente comprometida, muitas vezes, no contexto do trauma, acontecendo por hematomas, enfisemas, fraturas extensas locais, entre outras lesões ameaçadoras à vida26,27. A intubação acordada se inicia sempre com preparação da equipe e material a ser utilizado durante o procedimento. Planos de resgate devem estar à disposição da equipe, sempre prevendo possíveis complicações, nesse caso, em sua grande maioria, uma equipe preparada para abordagem da VA cirúrgica. A pré-oxigenação, como já relatado previamente, é parte essencial do sucesso de qualquer manejo da VA no departamento de emergência28. Muitos trabalhos mostram que o uso de oxigênio em dispositivos/terapias de alto fluxo reduz drasticamente os episódios de dessaturação. Pacientes que realizam a técnica de intubação acordado com algum tipo de sedação mínima ou até mesmo os que fazem apenas topicalização com anestésicos locais na VA devem utilizar oxigênio suplementar durante todo o procedimento29. O processo de topicalização da VA tem a lidocaína como principal anestésico utilizado/recomendado, pois seu efeito local apresenta baixas alterações cardiovasculares e possui um perfil com reduzida toxicidade sistêmica30,31. A intubação acordado pode ser realizada sem sedação, porém seu uso em doses mínimas pode melhorar a ansiedade, desconforto do paciente e a aumentar a tolerância ao procedimento. Atualmente, associação de Quetamina (0,5-1,0 mg/kg) e Dexmetomidina (0,8-1,0 mcg/kg) em doses baixas tem demonstrado efeitos satisfatórios na sedação mínima, contribuindo para a taxa de sucesso de tal procedimento22,33.
SITUAÇÕES ESPECIAIS
Via Aérea Avançada no Serviço Pré-hospitalar
As decisões sobre o manejo das vias aéreas com trauma no APH devem ser direcionadas para atingir metas específicas de ressuscitação para manter o foco em alcançar melhores resultados para o desfecho clínico dos pacientes, e não a realização de procedimentos específicos. As falhas no manejo da via aérea são responsáveis por 8-15% das mortes por trauma potencialmente evitáveis34,35. Dentre as principais metas de ressuscitação estão a manutenção de ventilação e oxigenação adequadas. Manobras eficazes são de importância fundamental para evitar e prevenir hipoxemia, hiper ou hipocapnia, além de hipotensão, situações que alteram negativamente a mortalidade das vítimas de trauma36,37. O manejo de lesões com risco de vida imediato deve ter prioridade sobre a inserção de uma VA avançada. O tratamento do choque hemorrágico, outras lesões ameaçadoras devem ser o foco no APH. Os efeitos potencialmente prejudiciais da intubação endotraqueal e a ventilação mecânica com pressão positiva no paciente politraumatizado com choque hemorrágico ou até mesmo choque obstrutivo incluem redução do débito cardíaco, apneia, hipóxia e hipocapnia, o que muitas vezes pode até prolongar o tempo de atendimento na cena, retardando o tratamento definitivo de lesões ameaçadoras37,39. A menos que haja algum sinal de obstrução da VA ou qualquer outra situação grave que prejudique a adequada oxigenação/ventilação, devemos priorizar medidas não invasivas (manobras de abertura manual, uso de cânulas naso/orofaríngea, oxigênio suplementar com dispositivos de alto fluxo) para atingir tais metas, de forma que a reanimação hemodinâmica com hemocomponentes/resolução do choque deve estar em primeiro lugar, desse modo reduzindo a alta taxa de incidência de hipotensão ou parada cardiorrespiratória pós intubação endotraqueal38,39.
TRAUMA DE FACE
As lesões graves de face em pacientes vítimas de trauma são causas frequentes de atendimento no DE. O manejo de tais lesões, pode ser bastante desafiador (Figura 4). A possibilidade de sangramentos volumosos e a proximidade com outras estruturas nobres (sistema nervoso central, coluna cervical) trazem particularidades ao manejo da via aérea40. Além da possível perda de reflexos de proteção da VA, o que aumenta o risco de aspiração, tais situações vem acompanhadas de redução do nível de consciência por lesões de SNC ou intoxicação por álcool/drogas; a presença de restos de partes moles, dentes quebrados ou outros corpos estranhos fazem parte do cenário de atendimento a esses pacientes críticos. Deve-se ter em mente que os traumas de face proporcionam alta probabilidade da existência de uma VA ameaçada41. O manejo inicial parte da pesquisa de sinais de que sugiram tais ameaças de forma precoce, como: presença de estridores, desvio de traqueia, grande quantidade de vômitos e/ou sangue em cavidade oral. No mais, o método de escolha para obtenção de uma VA segura deve ser individualizado, porém alertamos que os planos de resgate sempre devem estar à disposição de toda equipe no DE. Nessas situações, é fundamental que os profissionais sejam treinados na realização de uma VA cirúrgica, pois esse tipo de lesão traumática, em muitas situações, nos exige tal fato.
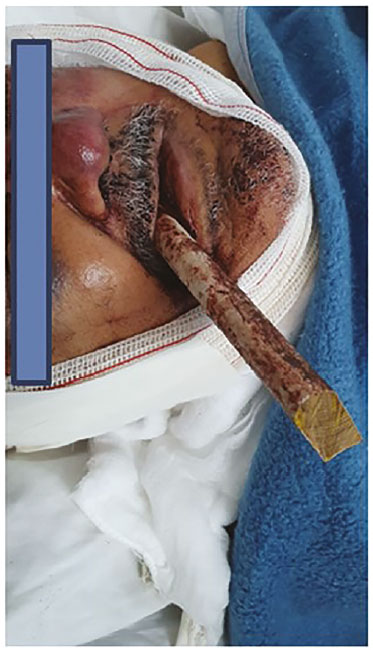
De forma geral, todos os pacientes devem receber oxigenação adequada. A manipulação da coluna cervical deve ter cuidado redobrado, pois a possibilidade de deslocamento posterior da mandíbula aumenta as chances de comprometimento da VA42. É recomendado a presença de aspiradores de ponta rígida em situações de VA contaminada com grande quantidade de sangue ou vômitos. Um método disponível, que deve ser reconhecido por todos os profissionais do DE é o SALAD (suction-assisted laryngoscopy airway decontamination) que consiste nos seguintes passos: realize a laringoscopia empurrando a língua para longe dos fluidos, introduza o aspirador ponta rígida até a porção inicial do esôfago e, em seguida, mantenha-o à esquerda do laringoscópio, faça aspiração conforme necessário, posicione corretamente a lâmina na valécula e, por fim, realize intubação endotraqueal43. A escolha da abordagem é baseada na capacidade do paciente de manter sua via aérea pérvia, ser cooperativo com a pré-oxigenação. Em situações que necessitam de ação imediata (obstrução, hipoxemia grave sem capacidade de oxigenação) devem exigir a abordagem imediata por VA cirúrgica, podendo inclusive utilizar- se de uma sedação leve com Quetamina, por exemplo, para auxílio do procedimento imediato. Outra opção, seria uma tentativa única de SRI, tendo como resgate imediato a cricotireoidostomia cirúrgica. Em pacientes que “permitem” uma programação, devido à alta probabilidade de trismos, distorções da anatomia, o que pode impossibilitar a realização de ventilações de resgate, uso de DSG ou BVM, podemos realizar uma abordagem por método de intubação acordado com videolaringoscopia ou fibroscopia flexível, conforme já citado previamente2,44.
TRAUMA CERVICAL
As lesões de coluna cervical ocorrem em média em 2% dos pacientes vítimas de trauma, além de 6-8% dos pacientes que apresentam lesões de face e/ou traumatismo cranioencefálico (TCE)45. Apesar de uma incidência relativamente baixa, o uso, muitas vezes, indiscriminado do colar cervical, estabilização manual incorreta, além da preocupação excessiva com essas lesões podem trazer grandes problemas ao manejo da via aérea no departamento de emergência. Apesar do reconhecimento de que lesões cervicais podem evoluir com lesões neurológicas graves em caso de movimentos excessivos da coluna, a limitação de movimento da coluna cervical interfere diretamente no sucesso de obtenção de VA definitiva.46 Estudos em cadáveres demonstram que apesar da necessidade de cautela, mesmo em pacientes com lesões cervicais conhecidas, a taxa de incidência de lesões neurológicas secundárias com deterioração clínica se aproxima de 0,03%, sendo bem raro na maior parte dos casos. Estudos detalhados da angulação dos movimentos de extensão e flexão cervical demonstram que não existe um modelo específico de lesão causada pela laringoscopia, não havendo até então evidências de que a laringoscopia direta pode ser a causa de lesões na medula cervical. Devido o pouco movimento realizado com cabeça alinhada, com restrição manual, tornase pouco provável qualquer lesão medular cervical seja originada pela laringoscopia. Ademais, ainda é de senso comum que realizemos a restrição de movimento da coluna em pacientes com indicação formal47,48.
O uso do colar cervical e/ou da restrição manual do movimento restringem a abertura da boca, movimentação da língua e da mandíbula necessários para acesso à cavidade oral por meio da laringoscopia. Reconhecendo tais limitações, podemos lançar mão de outros dispositivos como a videolaringoscopia (VDL) e a fibroscopia flexível. O fato da visualização por VDL ser facilitada, muitas vezes acaba sendo frustrada pela dificuldade em direcionar o tubo endotraqueal em direção à traqueia. Vários trabalhos demonstram não existir um consenso em qual melhor dispositivo utilizar para abordagem da VA em vítimas de suspeita de lesão cervical. De forma geral, recomenda-se que se utilize o dispositivo com qual o profissional tem maior experiência e sente-se mais adaptado ao seu uso, sendo individualizado a cada situação apresentada no de49-50.
CONCLUSÃO
O manejo da via aérea no paciente politraumatizado necessita de um trabalho em equipe, a qual deve ser especializada/capacitada na resolução de todos os possíveis obstáculos durante esta abordagem no departamento de emergência. Fica bem estabelecido que as prioridades de ressuscitação do paciente no DE são orientadas pelas prioridades fisiológicas do mesmo. O manejo definitivo da VA não deve ofuscar outras necessidades de reanimação simultâneas, como por exemplo, a abordagem do choque. Por fim, faz-se necessário sempre que os profissionais se antecipem aos possíveis problemas e tenham alternativas para resolução imediata. A vida do paciente pode estar em jogo por qualquer falha cometida; as chances de sucesso aumentam quando se tem domínio de todas as possibilidades.
REFERÊNCIAS
1. Louro, Jack; Varon, Albert J. Airway management in trauma. International Anesthesiology Clinics ; 59(2): 10-16, 2021.
2. George Kovacs and Nicholas Sowers. Airway management in trauma. Emergency Medicine Clinics of North America. Volume 36, Issue 1, February 2018, pages 61-84.
3. Brown CA, Bair AE, Pallin DJ, et al. NEAR III Investigators. Techniques, success, and adverse events of emergency department adult intubations. Ann Emerg Med 2015;65(4):363-70.e1.
4. Manual de Walls para o manejo da via aérea na emergência. Organizadores, Calvin A. Brown III, John C. Sakles, Nathan W. Mick ; tradução: André Garcia Islabão ; revisão técnica: Denis Colares Siqueira de Oliveira, Hélio Penna Guimarães. - 5. ed. - Porto Alegre: Artmed, 2019.
5. Mosier JM, Joshi R, Hypes C, et al. The physiologically difficult airway. West J Emerg Med 2015;16(7):1109-17
6. Vannucci A, Cavallone LF. Bedside predictors of difficult intubation: a systematic review. Minerva Anestesiol 2016;82(1):69-83.
7. Jeffrey L Apfelbaum, Carin A Hagberg, et al. 2022 American Society of Anesthesiologists Practice Guidelines for Management of the Difficult Airway. Anesthesiology 2022 Jan 1;136(1):31 -81
8. Lin LW, Huang CC, Ong JR, Chong CF, Wu NY, Hung SW. The suction- assisted laryngoscopy assisted decontamination technique toward successful intubation during massive vomiting simulation: A pilot before-after study. Medicine (Baltimore). 2019 Nov;98(46):e17898.
9. J. Adam Law, MD, Natasha Broemling, MD et al. The difficult airway with recommendations for management - Part 2 - The anticipated difficult airway. Can J Anesth/J Can Anesth (2013) 60:1119-113
10. C Frerk, VS Mitchell, et al. Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults. Br J Anaesth 2015 Dec;115(6):827-48.
11. Weingart SD, Levitan RM. Preoxygenation and prevention of desaturation during emergency airway management. Ann Emerg Med 2012;59(3):165-75
12. Wong DT, Yee AJ, May Leong S, et al. The effectiveness of apneic oxygenation during tracheal intubation in various clinical settings: a narrative review. Can J Anaesth 2017.
13. Baker, Jackson; Khan, Naveed, et al. The efficacy of apneic oxygenation to prevent hypoxemia during rapid sequence intubation in trauma patients. Current Opinion in Anaesthesiology: January 31,2022 - Volume - Issue - doi: 10.1097/AC0.0000000000001103
14. Spaite DW, Hu C, Bobrow BJ, et al. The effect of combined out-of-hospital hypotensionand hypoxia on mortality in major traumatic brain injury. Ann Emerg Med 2017. https://doi.org/10.1016Zj.annemergmed.2016.08.007.
15. Heffner AC, Swords DS, et al. Incidence and factors associated with cardiac arrest complicating emergency airway management. Ressuscitation, 2013; 84 (11): 1500-1504.
16. Pillay L, Hardcastle T.Collective Review of the Status of Rapid Sequence Intubation Drugs of Choice in Trauma in Low- and MiddleIncome Settings (Prehospital, Emergency Department and Operating Room Setting).World J Surg. 2017 May;41(5):1184-1192.
17. Upchurch CP, et al. Comparison of Etomidate and Ketamine for Induction During Rapid Sequence Intubation ofAdult Trauma Patients. Ann Emerg Med. 2017 Jan;69(1):24-33.e2.
18. Leede E, Kempema J, Wilson C, Rios Tovar AJ, et al, A multicenter investigation of the hemodynamic effects of induction agents for trauma rapid sequence intubation. J Trauma Acute Care Surg 2021 Jun 1;90(6):1009-1013
19. Godoy DA et al. Ketamine in acute phase of severe traumatic brain injury “an old drug for new uses?” Crit Care 2021 Jan 6;25(1):19
20. Jarrod M. Moisier, John C Sakles et al. Neuromuscular Blockade Improves First-Attempt success for intubation in intensive Care Unit. Annals of American Thoracic Society. 2015; Vol 12 (5)
21. Weingart SD et al. Delayed Sequence Intubation: a prospective observational trial. Ann Emerg Med. 2015; 65 (4): 349-355.
22. I Ahmad, K El-Boghdadly et al. Difficult Airway Society guidelines for awake tracheal intubation (ATI) in adults. Anaesthesia 2020 Apr;75(4):509-528.doi: 10.1111/anae.14904.
23. Hinkelbein J, Lamperti M, Akeson J, et al. European Society of Anaesthesiology and European Board of Anaesthesiology guidelines for procedural sedation and analgesia in adults. European Journal of Anesthesiology 2018; 35: 6-24
24. Rosenstock CV, Thogersen B, Afshari A, Christensen AL, Eriksen C, Gatke MR. Awake fiberoptic or awake video laryngoscopic tracheal intubation in patients with anticipated difficult airway management: a randomized clinical trial. Anesthesiology 2012; 116: 1210-16.
25. Law JA, Morris IR, Brousseau PA, de la Ronde S, Milne AD. The incidence, success rate, and complications of awake tracheal intubation in 1,554 patients over 12 years: an historical cohort study. Canadian Journal of Anesthesia 2015; 62: 736-44.
26. Roth D, Pace NL, Lee A, et al. Airway physical examination tests for detection of difficult airway management in apparently normal adult patients. Cochrane Database of Systematic Reviews 2018; 2018: CD008874.
27. Higgs A, McGrath BA, Goddard C, et al. Guidelines for the management of tracheal intubation in critically ill adults. British Journal of Anaesthesia 2018; 120: 323-52.
28. Joseph TT, Gal JS, DeMaria SJ, Lin H-M, Levine AI, Hyman JB. A retrospective study of success, failure, and time needed to perform awake intubation. Anesthesiology 2016; 125: 105-14.
29. Badiger S, John M, Fearnley RA, Ahmad I, Asai T. Optimizing oxygenation and intubation conditions during awake fibreoptic intubation using a high-flow nasal oxygen-delivery system. British Journal of Anaesthesia 2015; 115: 629-32.
30. Deitch K, Chudnofsky CR, Dominici P, Latta D, Salamanca Y. The utility of high-flow oxygen during emergency department procedural sedation and analgesia with propofol: a randomized, controlled trial. Annals of Emergency Medicine 2011 ; 58: 360-4.
31. El-Boghdadly K, Pawa A, Chin KJ. Local anesthetic systemic toxicity: current perspectives. Local and Regional Anesthesia 2018; 11: 35-44.
32. El-Boghdadly K, Chin KJ. Local anesthetic systemic toxicity: continuing professional development. Canadian Journal of Anesthesia 2016; 63: 330-49
33. Amornyotin S. Use of a combination of ketamine and dexmedetomidine (Ketodex) in different clinical cases. Journal Addiction Medicine Therapeutic Science 2020; 6(1): 041-044
34. Sabina Braithwaite, et al. Prehospital Trauma Airway Management: An NAEMSP Position Statement and Resource Document. PREHOSPITAL EMERGENCY CARE 2022, VOL. 26, NO. SUP1,64-71
35. Davis DP, Koprowicz KM, Newgard CD, et al. The relationship between out- of-hospital airway management and outcome among trauma patients with Glasgow Coma Scale Scores of 8 or less. Prehosp Emerg Care. 2011;15(2):184-92
36. Berkeley L. Bennett, Daniel Scherzer et al. Optimizing Rapid Sequence Intubation for Medical and Trauma Patients in the Pediatric Emergency Department. Pediatr Qual Saf 2020 Sep 25;5(5):e353.
37. Kim MW, Shin SD, Song KJ, Ro YS, Kim YJ, Hong KJ, Jeong J, Kim TH, Park JH, Kong SY. Interactive effect between on-scene hypoxia and hypotension on hospital mortality and disability in severe trauma. Prehosp Emerg Care. 2018;22(4):485-96.
38. Kim WY, Kwak MK, Ko BS, Yoon JC, Sohn CH, Lim KS, Andersen LW, Donnino MW. Factors associated with the occurrence of cardiac arrest after emergency tracheal intubation in the emergency department. PLoS One. 2014;9(11):e112779
39. Hudson AJ, Strandenes G, Bjerkvig CK, Svanevik M, Glassberg E. Airway and ventilation management strategies for hemorrhagic shock. To tube, or not to tube, that is the question! J Trauma Acute Care Surg. 2018;84(6S Suppl 1):S77-S82
40. Anson Jose, Shakil Ahmed Nagori’ et al. Management of maxillofacial trauma in emergency: An update of challenges and controversies. Journal of Emergencies, Trauma and Shock Apr-Jun 2016;9(2):73-80.
41. Arslan ED, Solakoglu AG, Komut E, et al. Assessment of maxillofacial trauma in emergency department. World J Emerg Surg. 2014;9(1):13.
42. Ryo Sasaki, Chika Togashi, et al. Compromise in Mandibular Fracture. The Journal of Craniofacial Surgery 2021 Sep 29.
43. DuCanto J, Serrano K, Thompson R. Novel airway training tool that simulates vomiting: suction-assisted laryngoscopy assisted decontamination (SALAD) system. West J Emerg Med 2017;18(1):117-20
44. Mercer SJ, Jones CP, Bridge M, et al. Systematic review of the anaesthetic management of non-iatrogenic acute adult airway trauma. Br J Anaesth 2016;117(Suppl 1):i55
45. Manoach S, Paladino L. Manual in-line stabilization for acute airway management of suspected cervical spine injury: historical review and current questions. Ann Emerg Med 2007;50(3):236-45.
46. Peter Fischer, Debra Perina et al. Spinal Motion Restriction in the Trauma Patient - A Joint Position Statement. Prehosp Emerg Care Nov-Dec 2018;22(6):659-661.
47. Durga P, Sahu BP. Neurological deterioration during intubation in cervical spine disorders. Indian J Anaesth 2014;58(6):684-92.
48. McCahon RA, Evans DA, Kerslake RW et al. Cadaveric study of movement of an unstable atlanto-axial (C1/C2) cervical segment during laryngoscopy and intubation using the Airtraq®, Macintosh and McCoy laryngoscopes. Anaesthesia 2015 Apr;70(4):452-61.
49. Suppan L, Trame’r MR, Niquille M, et al. Alternative intubation techniques vs Macintosh laryngoscopy in patients with cervical spine immobilization: systematic review and meta-analysis of randomized controlled trials. Br J Anaesth 2016;116(1):27-36.
50. Michailidou M, O’Keeffe T, Mosier JM, et al. A comparison of video laryngoscopy to direct laryngoscopy for the emergency intubation of trauma patients. World J Surg 2015;39(3):782-8.
Recebido
24 de Março de 2022.
Aceito
24 de Março de 2022.