ISSN 2764-1449 | ISSN (Online) 2764-1430

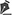
Leonardo de-Almeida-Nogueira-Montenegro; João Victor de-Gobi-Scomparim; Luiz Arthur Boldrin-Coelho; Hugo Marques-Weiller; Mariana Versiani-Barreto
Resumo
RELATO DE CASO: paciente feminina, 35 anos, com antecedente de asma parcialmente controlada, evoluiu, há 4 dias, com mal estar inespecífico, tosse seca intensa e calafrios. No dia seguinte, pela manhã, a paciente inicia astenia, sendo agravada por dispneia importante e tosse com “chiado no peito”.
DISCUSSÃO: Pneumomediastino, secundário ou espontâneo (Síndrome de Hamman), é definido pela presença de ar no espaço mediastinal evidenciada em radiografia torácica e/ou tomografia computadorizada.
CONCLUSÃO: destaca-se a importância de reconhecimento precoce para manejo clínico cauteloso, ressaltando possível quadro clínico vago e que pode se relacionar com outras causas de dispneia e dor torácica.
RELATO DE CASO
Paciente feminina, 35 anos, com antecedente de asma parcialmente controlada, evoluiu, há 4 dias, com mal estar inespecífico, tosse seca intensa e calafrios, que motivaram procura por serviço de saúde, onde há relato de piora do sintoma, sem referência clara de dispneia nesse momento. Foi tratada, devido ausculta com sibilos, com medidas para broncoespasmo e alta subsequente, negando sintomas respiratórios altos.
No dia seguinte, pela manhã, a paciente inicia astenia, sendo agravada por dispneia importante e tosse com “chiado no peito” à noite e piora progressiva ao longo da madrugada. Com isso, procurou nossa unidade de pronto atendimento e foi admitida em sala de observação, recebendo corticoide oral e salbutamol. Na unidade, sentiu opressão torácica e dor cervical, com piora súbita da dispneia, exibindo desconforto respiratório.
À admissão em sala de emergência, já no dia seguinte, apresentava saturação periférica de oxigênio de 87% em ar ambiente, desconforto respiratório, palpação crepitante da porção apical do tórax (bilateralmente) e leve inchaço cervical. A ausculta respiratória exibia sibilos esparsos inspiratórios e expiratórios, e estertores crepitantes em terços inferiores, bilateralmente. Havia agravo da dor à inspiração profunda, fácies de dor e ansiedade. Exames cardiovascular, abdominal e de extremidades sem alterações. A paciente negou comorbidades e tabagismo.
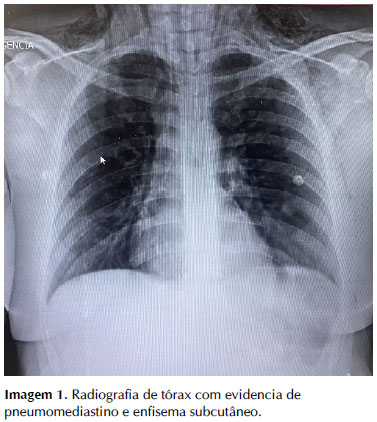
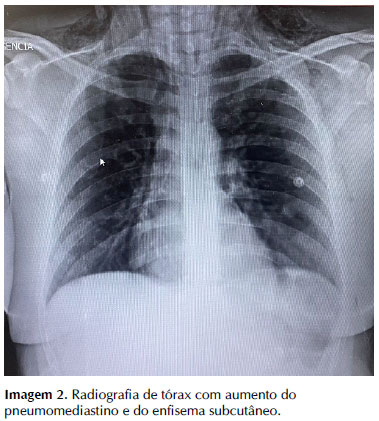
Gasometria arterial da manhã do 2° dia de internação mostrava: pH 7,44; pCO2 29; pO2 94; Lactato 2.6; HCO3 19,7; spO2 98% (com cateter de O2). Avaliação laboratorial não evidenciou achados adicionais, com marcadores dentro dos limites da normalidade. Avaliação radiológica demonstra radiotransparência bem delimitada da silhueta cardíaca e enfisema subcutâneo supraclavicular (no dia da admissão na observação), com leve aumento em radiografia de controle do dia seguinte (Imagem 1 e Imagem 2). Observa-se também, padrão de infiltrado reticular bilateral medial em terços inferiores dos pulmões:
Ao final do 2° dia de internação, a paciente evoluiu com desconforto respiratório alto, com aumento do enfisema subcutâneo cervical, estridor laríngeo e uso de musculatura acessória, inferindo efeito de massa cervical pelo posicionamento aéreo em tecido gorduroso. Pela previsão de desfecho clínico desfavorável associada ao início de insuficiência respiratória do tipo 1.
Após acoplamento na ventilação mecânica, seguiu-se com transferência para hospital terciário de referência, local onde o caso foi seguido. O retardo em transferência é justificado por questões logísticas de convocação de pacientes internados coordenado pelo Governo do Estado de São Paulo.
DISCUSSÃO
Pneumomediastino, secundário ou espontâneo (Síndrome de Hamman), é definido pela presença de ar no espaço mediastinal evidenciada em radiografia torácica e/ou tomografia computadorizada1. A clínica pode cursar com dor retroesternal (68%), dor e inchaço cervicais, dispneia (44%), disfagia, enfisema subcutâneo e Sinal de Hamman (crepitações no ritmo do ciclo cardíaco, à ausculta)2.
Pneumomediastino secundário é observado em: traumatismo torácico, perfuração das vias aéreas centrais ou do tubo digestivo, pneumotórax, barotraumatismo relacionado à ventilação mecânica e outras condições. Quando espontâneo, ocorre sem que se possa atribuir uma das etiologias, com difícil diferenciação entre as formas1. São etiologias de pneumomediastino espontâneo: manobra de Valsalva, êmese, asma exacerbada, atividade física vigorosa ou idiopática4.
Em asmáticos, a formação de pneumomediastino pode decorrer de aprisionamento de ar que aumenta a pressão alveolar, fazendo com que esse mecanismo de trauma gere ruptura das menores vias aéreas (Fenômeno de Macklin), especialmente após tosse. Com isso, há tendência de formação de pneumotórax e enfisema subcutâneo adjacentes4.
Nossa paciente iniciou com sintomatologia inespecífica, referindo angústia e desconforto, não sabendo diferenciar dispneia. A manifestação clínica de tosse seca exuberante e a ausculta com sibilos difusos, somados ao histórico de asma parcialmente controlada, permite diagnóstico de exacerbação de asma, o que colabora para esclarecimento etiológico do pneumomediastino e do enfisema subcutâneo.
A dificuldade no manejo de ventilação mecânica ante paciente com percurso entre via aérea, mediastino e subcutâneo é o principal fator que justifica a necessidade de condução cautelosa desses pacientes.
Análise multivariada, demonstra que pressão inspiratória de pico elevada e relação ventilação perfusão inicial baixa aumentariam a incidência de pneumomediastino. Isso indica necessidade de ventilação com menores valores de pressão de pico como efeito protetor, visando diminuição dos riscos de agravamento do quadro5.
CONCLUSÃO
Há tendência de evolução benigna da Síndrome de Hamman, de modo que o tratamento com oxigênio leve à rápida absorção do vazamento de ar por aumento da pressão de difusão de nitrogênio. Além disso, deve-se atentar à causa de base relacionada ao surgimento da condição.
Nesse sentido, destaca-se a importância de reconhecimento precoce para manejo clínico cauteloso, ressaltando possível quadro clínico vago e que pode se relacionar com outras causas de dispneia e dor torácica. É um diagnóstico que deve ser suspeitado em indivíduos jovens com queixa de dispneia e opressão retroesternal, sendo ainda mais reforçado por histórico de exacerbação asmática e enfisema subcutâneo2.
REFERÊNCIAS
1. Halitim P, Weisenburger G, Bunel-Gourdy V, Godet C, Salpin M, Mouren D, Thibaut de Menonville C, Goletto T, Medraoui C, Tran Dinh A, Mordant P, Messika J, Mal H. Pneumomédiastin spontané [Spontaneous pneumomediastinum]. Rev Mal Respir. 2022 Mar;39(3):228-240. French. doi: 10.1016/j.rmr.2021.12.004. Epub 2022 Mar 21. PMID: 35331625.
2. Mohamed W, Exley C, Sutcliffe IM, Dwarakanath A. Spontaneous Pneumomediastinum (Hamman’S Syndrome): Presenting as Acute Severe Asthma. Journal of the Royal College of Physicians of Edinburgh. 2019;49(1):31-33. doi:10.4997/jrcpe.2019.106
3. Jeanette Klamfoth, Matthew Koroscil, Spontaneous Pneumomediastinum Secondary to Undiagnosed Asthma in Military Adult, Military Medicine, Volume 189, Issue 1-2, January/February 2024, Pages e433–e438, https://doi.org/10.1093/milmed/usad263
4. Caceres, M., Braud, R.L., Maekawa, R. et al. Secondary Pneumomediastinum: A Retrospective Comparative Analysis. Lung 187, 341– 346 (2009). https://doi.org/10.1007/s00408-009-9164-4
5. Özdemir S, Bilgi DÖ, Hergünsel GO, Çitak N. Incidence and risk factors for pneumomediastinum in COVID-19 patients in the intensive care unit. Interact Cardiovasc Thorac Surg. 2022 Jan 18;34(2):236-244. doi: 10.1093/icvts/ivab258. PMID: 34597367; PMCID: PMC8766215.